かつての「とりあげ婆さん」から学ぶ「お産がとれる家庭医」への道〜離島に産声を戻すには〜
90歳の入院しているお婆ちゃんが赤ちゃんが生まれると「おや、赤ちゃんの声が聞こえるね。男の子かな?」といつも赤ちゃんの声に耳を澄ませていました。
看護師さんが「遠いのに、よく聞こえますね!?」と聞くと
「私もね、近所の子供とか、息子、親戚の子を取り上げてたのよ」
「あら、産婆さんだったんですか?」
「いんや、あの頃は産婆さんに払うお金もなかったから、地域のお産は地元の私たちみたいなのがとってたのよ」
このお婆ちゃんは助産師さんでも、産婆さんでもなく奄美群島に昔からいた「とりあげ婆さん」でした。
「とりあげ婆さん」って何だと調べたら、こんな論文が出てきました。
古来より経験のある女性が赤子を取り上げるのは通常であり、明治に入っても地方では無資格の経験豊かな年長の婦人が取り上げ婆として助産に従事していた。(中略)
一度出産を経験した女性は伝統的な「とりあげ婆さん」として近所の人や親戚のお産に立ち会って介助を行っていた。(中略)
「いつかは自分もお産に立ち会う」という意識があったので、初産の時は介助している義母を注意深く観察していた。(中略)
それぞれの地域社会によって、生活する上で最も適した産育習俗が伝承され、地域の連帯性の中で産婦を取り囲む人々が産婦を支えていた。
引用 戦時中、戦後の加計呂麻島における自宅出産体験および伝統的「とりあげ婆さん」
https://www.jstage.jst.go.jp/article/jjrm/59/1/59_1_29/_pdf
「へその緒は引っ張っちゃいけないよ。切れるから。胎盤は喉に中指を突っ込んで『おえっ』ってなるでしょ。その腹圧で自然と出てくるのよ」
「へその緒は3cmくらいをしごいて、黒い糸で縛るの。白い糸だとわからなくなるからね」
あー、なるほど。これは周産期におけるプライマリ・ケアをこの方達が担ってくれていたんだ。
つまり、
近所の婆ちゃんが(近接性)、地域のみんなで助け合って(協調性)、妊娠前から産後の教育、ケアまで(包括性、継続性)を行い、赤ちゃんと、お母さんの命を守っていた(責任性)。
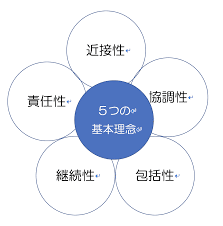
死ぬことも、産むことも、もともとは地域にあったもの。
それを僕たち病院が取り上げて、依存させて、患者さん、家族、地域の本来の力を奪ったのかもしれない。
でも、僕は医者だ。医学という科学者の端くれだ。
自宅で分娩することの恐さも知っている。
そして、助かる命があるなら助けたいと思う。
妊婦さんや赤ちゃんの生きるか、死ぬかは産婦人科までの距離にかかっている。
一方、日本には460の有人離島がありますが、そのうち15島しか現在分娩を取り扱っていません。
お産はコミュニティの持続のために必要不可欠なものです。
しかし、日本では産婦人科医が大都市に集中していて、多くの島の妊婦さんは船に乗って妊婦健診に行っているのが現状です。
この解決策となるかもしれないのが「お産のとれるプライマリケア医」と考えています。
プライマリケア医として、病院が地域から取り上げた「死」や「出産」という尊いイベントを、少しずつ地域に戻して行きたいと思います。
「お産をとることは恐くないですか?僕は今でも恐いです」
「全然恐くないよ。私のお母さんも取り上げ婆さんでね、私も母の見様見真似でできるようになったの」
「でも今はツミ(罪)だからダメよね」
とニカっと笑った。
お産の大先輩から素敵なお話を聞けました。
奄美大島に来て帝王切開と合わせて200件(経腟120件、帝王切開80件)の妊娠、出産に関わらせていただきました。
大きな病院で研修している産婦人科の先生にとっては少ないと思うかもしれないけど、自分にとっては一人一人妊婦健診から見てきた大事な妊婦さんたちです。
そして、街中で自分が取り上げた子が歩いたり、おしゃべりしているのをみるとなんとも表現しがたいやりがいを感じます。
そんなお産がとれるプライマリケア医の仲間を増やすために、先日ゲネプロの斎藤先生、ロナルド先生に機会をいただき、オンラインでお話させていただきました。

産科総合診療医の役割やそのやりがいなどについてお話ししました。
ゲネプロの研修施設の岐阜の恵那病院では、お産がとれる総合診療医を育てています。
指導医の伊藤雄二先生がとても熱い先生です!!興味がある方は是非!
【お知らせ】新たに「市立恵那病院」と提携いたしました | ゲネプロ離島・へき地に医療の充実をgenepro.org
最近、同期にトラウベ(胎児用の聴診器)をプレゼントでもらいました!!
エコーやドップラーで聴く心音とは違って「トコトコトコ」と赤ちゃんの小さな、可愛らしい心音を聴くことが出来ます。
コツはトラウベを握らず、耳だけで支えて聴くことです。
歴史を学ぶことは、大事なこと。
医学はどんどん進歩するけど、その地域のコンテクストを読み解き、必要とされる医療を提供できるプライマリケア医になりたいですね。
2022年もよろしくお願いします!
離島で安心して妊婦さんが子供を産み育てていくために僕たちができることは~奄美大島が始めた3つの新しい取り組み~
お久しぶりです!妊婦から、子供、お年寄りまでみれる「一家に一台置いときたくなる家庭医」を目指して鹿児島のとある離島で産婦人科をしています。コトクと申します!

最終投稿からいつの間にか4ヶ月が過ぎてしまいました。
というのも、同僚が異動になり、5月から自分が産科の責任者を任されるようになりました。
「この島の妊婦さんとお腹の中の赤ちゃんの命運を自分が背負っている」
という責任感で少し押しつぶされそうになりました。(気負い過ぎだと思いますが、、)
今までは、離島医療人物図鑑というプロジェクトや研究、論文執筆、看護学校の授業など自分がやりたいことを多動にやっていましたが、ちょっとお休みして目の前の妊婦さんたちに集中することを決心しました。
どうしたら、島の妊婦さんが幸せに、元気にお産をして、赤ちゃんを生み育てていくのをお手伝いできるか。
当院の助産師さんやスタッフはみんな一生懸命に患者さんのケアをしてくれています。
それでも、離島ということでお母さんと赤ちゃんの命を助けるためにヘリで本土に搬送になることがあります。家族と離れ離れになる妊婦さんのことを考えると、スタッフや僕らはいつも申し訳ない気持ちでいっぱいになります。
「本土の病院だったら」「スタッフがもっといれば」「この治療が島でもできれば」、、
医師として僕たち産婦人科スタッフができることは何なのかを考えました。
ただし、医療資源は限られています。無限じゃありません。
コロナウイルスで医療は崩壊したと各所で言われています。そのため、より一層僕たち医療者は「いまある医療資源で最大のアウトカム(結果)を出すこと」が求められる時代になりました。
そのためには知恵と予防医療が最も大事だと考えています。
当院で本土に搬送、紹介になることが多いのは主に切迫早産、精神科合併妊娠、妊娠高血圧腎症(出血)の3つです。
そこで2021年から奄美大島で新しく始めた3つのことがあります。
・切迫早産に対して勉強会を開き、妊娠初期からのリスク評価、切迫早産管理のフローチャート作成、ウトロゲスタン腟錠の導入を行いました。
切迫早産に関しては以前はリトドリンという点滴を長期間使用して36週くらいまで入院。という治療しかありませんでしたが、副作用が多く、妊婦さんと家族が離れ離れになってしまうというデメリットが多かったです。
早期から早産になるリスクを洗い出して、ウトロゲスタン腟錠という予防薬を入れることによって可能な限り妊婦さんが自宅で家族と過ごせる様にと、予防医療に力を入れることにしました。

・精神科合併妊婦さんを島内の精神科病院、訪問看護と連携して島内で分娩できる様に地域連携を強めました。
精神科合併妊婦さんは産後うつや自殺リスクが高く、医療者側の偏見も多いため、周産期管理がとても難しいです。
当院には精神科常勤医がいないため、以前は精神科と産科がある総合病院に紹介となっていました。
しかし、赤ちゃんを産んだ後は結局この島で育てていくため、可能であれば家族やかかりつけの精神科医がいる島内で産み、そのまま他職種が連携しながら地域で見守り、育てていくことの方が精神的な安定、子供との健やかな愛着形成が育まれると考えています。
妊娠から出産、産後までのケアを担当助産師と産婦人科医が中心になり、他職種と連携しながら出産を迎えることができました。
同じ島にいながら顔の見えにくい関係だった精神科の先生とテレビ電話を使ったオンライン会議や入院中の病室訪問などをすることで精神科常勤医のいない当院で精神科合併妊婦さんの周産期管理を行うことができました。

・妊娠初期にFMF(Fetal Medicine Foundation)を利用して妊娠高血圧腎症のリスク評価を行い、妊娠高血圧腎症になる危険性が非常に高い妊婦さんに、唯一の予防薬であるバイアスピリンを処方しています。
毎年世界中で5万人以上の妊婦さんと50万人以上の赤ちゃんが妊娠高血圧腎症とそれに関わる疾患で亡くなっています。
一度、妊娠高血圧腎症を発症してしまうと、根本的な治療法はなく、今までは対症療法しかありませんでした。しかし、妊娠初期の胎盤形成期にバイアスピリンを内服することによってほとんどの重症妊娠高血圧腎症の発症を防げる様になると言われています。
2020年の日本のガイドラインにもやっと出てきましたが、まだまだ日本では浸透していません。

限られた医療資源で患者さんを元気に、健康にするためには常に新しくなる医療の常識をアップデートしていかなければいけません。
今、僕たちが始めた取り組みはすぐに結果が出るものではありません。
1年後、5年後、10年後に少しずつ効果が出てきて
「あれ?そういえば最近うちで妊娠高血圧腎症の搬送ないね」
とか
「最近、切迫早産で早産になっちゃった子いないね」
みたいに気づいたら良くなってるものです。
そして、元気な妊婦さんが元気な子供を育てて、その子供がまた元気な子供を育てて、そうして元気な島になっていくのです。
良い医療を提供することは、良い島を作るために必要不可欠なことです。医療や教育は家を建てるときの土台の様なものです。
欠かせないし、それが欠けると、どんな立派な家を建ててもすぐに傾いてしまう。
僕が取り上げた子供たちが10年後も20年後も幸せであります様に。
【アート×離島医療×教育】 〜女性が幸せな島は幸せな島〜
先日「対話型鑑賞」というアートを利用した教育方法に出会いました。

対話型鑑賞で学んだことを活かせる場所はないかな?って考えている時に、ある案件が転がり込んできました。
僕が産婦人科医として働いている奄美大島には「奄美看護福祉専門学校」という専門学校があります。奄美大島の子だけじゃなくて沖縄や隣の島からも将来看護師、介護師になりたいという子たちがここで資格をとり、自分の島に帰っていきます。
そこで、「母性」の授業をしてくれませんか。という依頼が来ました。
「ここだ!ここで【アート×離島医療×教育】の実践をして、素敵な看護師さんを育成すれば将来の離島医療に絶対貢献することになるぞ!」とワクワクしながら授業の資料を作りました。
そして、迎えた当日。
僕はアートが生み出す奇跡の瞬間を見る事になりました。
授業前、奄看(奄美看護福祉専門学校の略)出身の看護師さんに「母性」の授業覚えてるかを聞いてみると、大体みんな「覚えてない」、「寝てた」という返事が返ってきました。
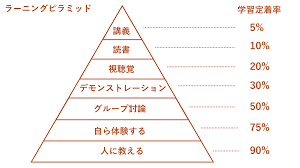
まあ、確かにラーニングピラミッドから考えると「授業」する事自体が意味ないよなと。
そこで、今回僕は「対話型鑑賞」と「演劇」という二つのアートを軸に授業をする事にしました。
今回「対話型鑑賞」に使ったのがこちらの絵。

コトク「みなさんこの絵にはどんなことが書いてありますか?どんな絵ですか?気づいたことはありますか?」
生徒「大事なお腹が取れて涙が流れています」
コトク「お腹が取れて、面白いですね!どこからそう思いましたか?」
生徒「その赤いお皿みたいなのと、お腹の穴が一緒の形だから」
生徒「女の人が泣いています」
コトク「女の人という意見が出ましたね!どこからそう思いましたか?」
生徒「髪の毛が長くて、顔の形とか洋服とか、、」
などなど
「どこからそう思いましたか?」
「対話型鑑賞」では、自分が感じたことや思ったことを「どこからそう思いましたか?」と尋ねられる事によって実際に絵の中にあるものから「根拠」を探すようになります。
そこで、事実と考察を分けて考えるようになり、理論的思考が身につくようになります。
また僕が「どこからそう思いましたか?」と尋ねるとみんなの視線がまた絵に戻り、発話者が話始めるとみんな耳を傾けて答えを聴くようになりました。
そこで、発話者は表現力を、他の人は人の話を聞く力、洞察力が鍛えられます。
対話型鑑賞をする事によってケアに大事な観察力、考察力そして表現力が身につきます。

次はより実践に近い形でケアの力を身につけていきました。

劇作家の平田オリザさんは「生きることは演じること」と言いました。
僕らは医療者であるが、その前に1人の人間です。
根っからの聖人君子なんていません。
それでも、僕たちはプロとして、患者さんの前では常に医療者としていなければ、完璧な医療者を演じなければなりません。
そこで、医療者を演じる、患者役を演じる事により、独りよがりでない、良いケアができるようになると考えられています。
4-5人のグループになっていただき、①新米看護師役 ②患者さん ③付き添い ④観察者の役割を短時間で回して、色んな症例をたっぷり60分間演じてもらいました。
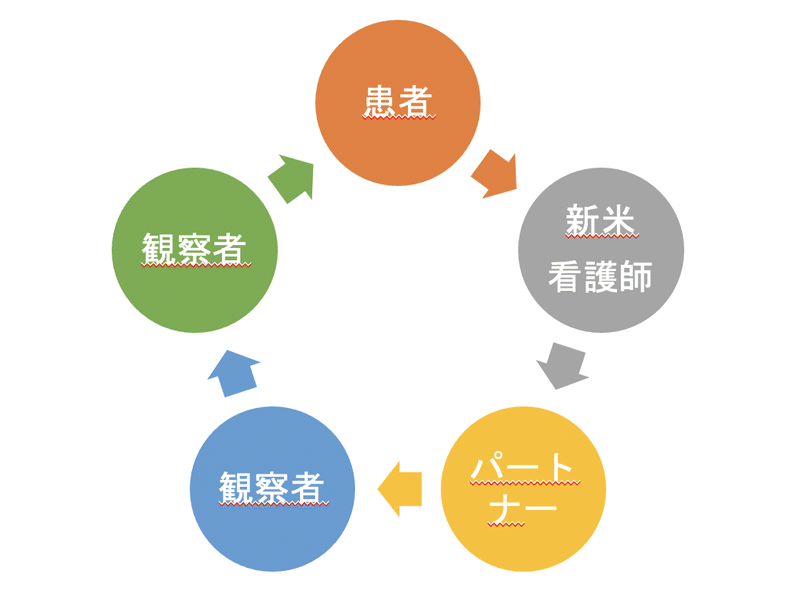
毎回、役作り30秒、ロールプレイ2分、フィードバック90秒を繰り返しました。
フィードバックが終わった後に、僕は色んなグループにインタビューに行きました。
コトク「評価者の方は誰かな?看護師さんはどうでしたか?」
評価者「患者さんの目をみて、丁寧な話し方で良かったです」
コトク「素晴らしいね!”相手の目を見る”のはケアの基本だね!ケアしているよ、という気持ちを”非言語的に”表現する一つの方法だね!良いですね!」
そうすると、次の回では全部のグループで相手の目を見るようになりました。

こんな感じで僕はあえて難しい単語が入った症例を準備しました。もちろんあきこさんは架空の人物です。
最初はみんな凍結胚移植、NIPT、、こんな難しい単語を知りません。
それでも役作りの時に必死で調べて、それを何度も説明したり、同級生が説明しているのを聴いているうちに、最後の方は「NIPTは胎児のDNAの異常をお母さんの血液の、、」とスラスラ、患者さん役の方にわかりやすく説明するようになりました。
あっという間に90分が経ちました。
授業の最初に僕は
「良いケアってなんだろう?」
と聞いてみましたが、それを具体的に説明できる子はいませんでした。
しかし、90分後には一人一人の子が「良いケア」とは何かを理解し、実践できるようになっていました。
それが一番実感できたのは、評価者の子にインタビューをした時に、後半になるにしたがって、どんどん素晴らしい言葉が出てきたからです。
「知識がしっかりあり、それをわかりやすく患者さんに説明していました。」
「優しく、丁寧な言葉で患者さんのことを気遣っていました。この看護師さんなら信頼して良いなと思いました」
などなど、アートが医学教育にもたらした奇跡を目の当たりにして、僕自身が感動してしまいました。
僕は女性が幸せなコミュニティは持続可能で、幸せなコミュニティだと思っています。
「母性看護学」を学ぶ意味はなんだろう?
僕の授業でそれをみんなが見つけてくれたら幸いです。

